Alopecia (chelie, chelie) - absența sau subțierea părului (de obicei pe cap). Alopecia poate fi totală (absența completă a părului), difuză (subțierea bruscă a părului) și focală (absența părului în zone limitate). Prin origine și caracteristicile clinice se disting mai multe varietăți de alopecie.
Alopecia congenitală, cauzată de defectele genetice, se manifestă printr-o înrăutățire semnificativă sau absența completă a părului, adesea în combinație cu alte displazie ectodermică. Prognoza este proastă.
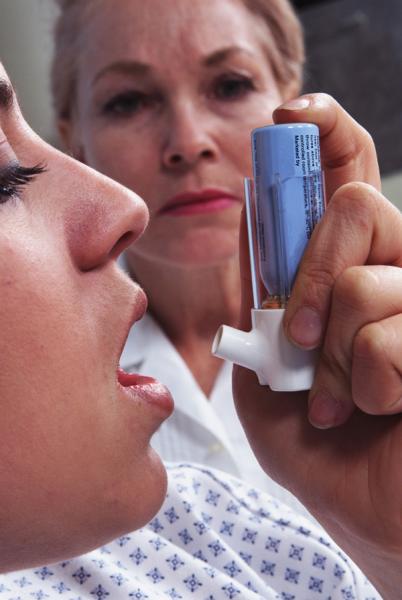
Poate să apară la orice vârstă, dar formele adulte sunt cel mai adesea diagnosticate cu vârsta cuprinsă între 20 și 50 de ani. Cum se manifestă psoriazisul și care sunt principalele forme? Acest lucru se manifestă prin apariția de pete pe piele, găsite, pentru această placă, înroșite, eritemale desquamative, mici sau extinse. Severitatea variază de la pete, limitate la zone tipice, cum ar fi scalpul, coatele, genunchii sau zona sacrală și unghiile, până la zone mari care pot afecta întregul corp. Psoriazisul se poate manifesta la orice vârstă și în forme clinice diferite, complet diferite unul de celălalt, dintre care cele mai importante sunt: psoriazisul plachetar sau vulgar, cele mai frecvente; rare psoriazis pustular; artrita psoriazisă, care afectează articulațiile, în afara pielii; de fapt, o treime dintre pacienții cu psoriazis au artrită, care poate fi extrem de invalidă; ușoară psoriazis cu pete mici în întregul corp, de obicei post-infecțioase; și, în cele din urmă, cel mai rar psoriazis invaziv și eritrodermic.
Alopecia simptomatică este o complicație a bolilor comune grave (infecții acute, boli difuze ale țesutului conjunctiv, endocrinopatie, sifilis etc.). Este focală, difuză sau totală și este rezultatul efectelor toxice sau autoimune asupra papilei. Prognosticul depinde de rezultatul bolii subiacente.
Ce știți despre cauzele acestei boli? Să presupunem că psoriazisul nu este boli infecțioase. Din păcate, acest lucru nu este posibil. Psoriazisul este o boală cu o predispoziție genetică importantă, astfel încât aproape jumătate dintre pacienți au un istoric familial de psoriazis. Cu toate acestea, componenta de mediu este, de asemenea, importantă. Se știe că anumite medicamente, stresul excesiv, infecțiile virale sau bacteriene o pot provoca. Trebuie spus că lucrurile din punct de vedere al tratamentului s-au îmbunătățit semnificativ.
De regulă, atunci când o persoană își dă seama că înfrângerile tind să subestimeze problema, el o ascunde, speră să meargă singur. După doar câteva luni, se decide să se rezolve problema cu medicul de familie și apoi cu dermatologul. Deci, poate dura ceva timp înainte de a obține un diagnostic și de a prescrie terapia potrivită.
Alopecia seboreică este o complicație a seboreei, de obicei difuză. Prognosticul depinde de succesul tratamentului seboreei.
Alopecia prematură se observă la nivelul capului la bărbații de vârstă tânără și medie, are un caracter focal difuze, cu formarea de chelie și patch-uri cheli. Predispoziția ereditară are o importanță primordială. Părul nu este restabilit.
Din studiile recente, știm că aproximativ o treime dintre pacienții cu psoriazis nu sunt tratați. Forma ușoară și moderată este cea mai frecventă și adesea tratată inadecvat; Care sunt opțiunile terapeutice disponibile pentru tratament astăzi? Tratamentele farmacologice pentru psoriazis sunt împărțite în două grupe principale: terapia sistemică, indicată pentru forme severe și tratamentul local, în special pentru psoriazisul ușor și moderat. 80% dintre pacienți pot fi tratați numai cu ajutorul terapiei locale, restul de 20% trebuie să primească atât terapie sistemică, cât și locală.
Alopecia areata (alopecia circulara) - pierderea parului obtinuta sub forma de focare rotunjite de diferite dimensiuni. Etiologia este necunoscută. Patogeneza: tulburări neurotrofice locale, posibil cu o componentă autoimună. Simptome: apariția bruscă pe pielea păroasă (mai des a capului, a feței) a mai multor focare rotunjite de căderea completă a părului fără alte modificări. Focarele pot să crească, să se îmbine și să ducă la chelie totală. Recuperarea spontană este posibilă, dar recăderile nu sunt mai puțin frecvente. Cu o formă totală, părul nu este adesea restabilit. Tratament: sedative, vitamine, fitină, frecare alcoolică iritantă, unguente corticosteroidice. În cazuri severe, fotosensibilizatoarele (ammifurină, beroxan) în combinație cu radiații ultraviolete, corticosteroizi orali, fotochimoterapie.
Această combinație o dată pe zi a fost cea mai importantă noutate terapeutică din ultimii ani, mai eficientă, mai rapidă și mai tolerantă decât tratamentele convenționale. În plus, tratamentul se efectuează doar o dată pe zi, ceea ce îi ajută pe pacienți să urmeze terapia și să îmbunătățească calitatea vieții. Care sunt obstacolele în tratarea pacienților? Acest lucru poate părea ciudat, dar prescrierea unui gel sau a unei creme este mai dificilă decât o pastilă. Ce oră a zilei? Acestea sunt întrebări pe care le fac pacienții și adesea fac un medic doar după prima vizită, după ce au plecat acasă și au încercat să se supună terapiei.
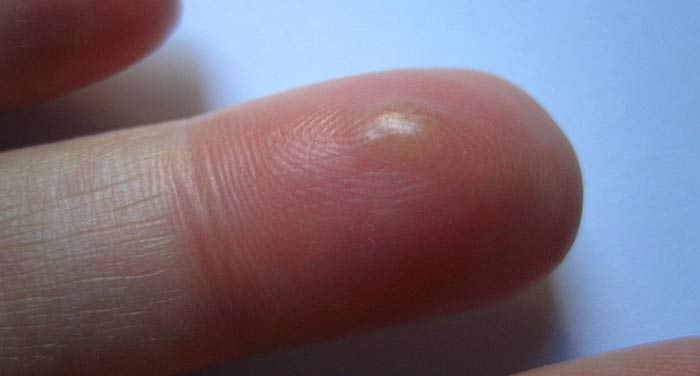
negii
Formele tumorale de pe piele, dacă acestea nu sunt inflamatorii în natură, se pot dovedi a fi negi. Mărimea verucilor - de la un milimetru până la un centimetru, se produc nevroze și mai mari. Warts sunt cauzate de viruși din grupul de papilomavirus uman. Infecția cu verucile cauzatoare de papilomavirus are loc prin contact direct cu o persoană bolnavă. Perioada de incubare poate dura până la câteva luni.
De aceea este important ca dermatologul să aibă timp să explice pacientului cum să efectueze terapia. Efectuarea diagnosticului de urgență și clarificarea etiologică a bolilor de piele și utilizarea tratamentului țintit, integrat al pacienților. Specializarea: dermatologie și venerologie.
Marina EAD Varna într-o clădire joasă. Activități de diagnosticare: toate testele clinice, de laborator, bacteriologice, virologice și serologice se efectuează în cadrul departamentului, utilizând laboratoare clinice și virologice pe St. Alte opțiuni de tratament sunt de asemenea utilizate: electrocoagularea verucilor și leziunilor cutanate mici; chemo-distrugerea leziunilor și a verucilor mici ale pielii, tratamentul acneei și psoriazisului cu terapie cu fototerapie, tratamentul acneei și alopeciei cu darsonval, utilizarea tehnologiei laser în ulcerele venoase etc. dermatoze.
Există mai multe varietăți de negi. Negii obișnuiți sunt noduli densi, nedureroși, semicirculați, cu o suprafață neuniformă. Ele sunt de obicei localizate pe palme, degete, scalp. Poate că prezența de negi și față.
Negările plantare sunt uneori formate pe picioare. Spre deosebire de verucile comune, ele sunt dureroase. Mediul lor este format din papile filetate alungite, care sunt înconjurate de o rolă continuă de straturi exotice de piele. În exterior, verucile plantare seamănă cu calusele. Negii plantari sunt mai probabil să apară dacă pantoful se freacă și zdrobește.
Activități dispensare: Dispensarul se desfășoară în conformitate cu instrucțiunile Ministerului Sănătății. Electrocoagulator, darsonval, laser cu heliu-neon, lămpi de cuarț. Alte documente la primirea pacienților: ID-ul, broșura destinatarului, vizite la alte departamente.
Formarea se bazează pe programe moderne. Departamentul are capacitatea de a folosi programe de calculator pentru diagnosticare și tratament boli de piele la nivel global, precum și utilizarea literaturii moderne. Istoria clinicii: departamentul este succesorul clinicii de piele și boli venerice. Marina și în clădirea Clinicii Infecțioase. Are un dormitor și două săli de primire.
Există, de asemenea, verucile tinere - acestea sunt noduli mici, abia se ridică deasupra pielii. Locul distribuției lor este fața, mâinile. Frecvente tinere negi la elevi.
Diagnosticul de negi nu este la fel de simplu ca pare. Negii pot fi mascate de alte boli ale pielii. Deci, verucile plantare nu sunt întotdeauna ușor de distins de calusuri. În același timp, există un pericol de a lua o tumoră formidabilă a pielii pentru o rădăcină inofensivă ...
Alte informații: Există cinci căi clinice: infecții bacteriene severe ale pielii, dermatoze buloase severe, manifestări cutanate în țesutul conjunctiv și vasculite, psoriazis sever, artropatie, eritrodermie. Se dezvoltă un program pentru tratamentul psoriazisului de către biologi.
Diferența dintre medicamente, homeopate și suplimente alimentare
Medicamentul are efecte de vindecare dovedite și repetabile. Este definită din punct de vedere juridic ca o substanță sau o combinație de substanțe care pot fi utilizate sau administrate unei persoane în scopul restaurării, corectării sau schimbării funcțiilor fiziologice dintr-o acțiune farmacologică, imunologică sau metabolică sau pentru efectuarea unui diagnostic medical sau ca o substanță sau o combinație de substanțe prezentate cu un tratament terapeutic sau profilactic proprietăți în caz de boală umană.
Cum să scapi de negi, a apărut brusc în locul cel mai neplăcut? Ultimul lucru pe care un negru, chiar și unul proaspăt, reacționează la conspirații și șoapte. brutal folk remedies pentru a elimina negii poate aduce daune ordinii de mărime mai mult decât bine. Doar o cale de ieșire - contactați un dermatolog.
În cazul în care medicul consideră necesar și, cel mai important, posibil, poate fi înlăturată negi. Principala sarcină în acest caz este de a efectua operația astfel încât să nu existe cicatrici rămase. Electrocoagularea și crioterapia sunt cele mai blânde pentru piele. Atât încălzirea, cât și hipotermia determină distrugerea țesutului negat și distrugerea virusului.
Medicamentele homeopatice sunt înregistrate în țara noastră de către Institutul de Stat pentru Controlul Drogurilor ca medicamentePrescripție medicală. Suplimentul alimentar este definit ca legislația privind alimentele, al cărui scop este de a suplimenta regimul normal și care este o sursă concentrată de vitamine și minerale sau alte substanțe cu efecte nutriționale sau fiziologice, conținute în formă pură sau în combinație cu alimentele destinate utilizării directe măsurate mici cantități unice.
Folosim diferite metode pentru tratarea verucilor. Desigur, efectuăm eliminarea nedureroasă a verucilor folosind diferite metode.
Electrocoagularea negilor în clinica noastră se realizează pe un aparat modern special - un coagulator dermatologic, unde se utilizează curent de înaltă frecvență. Aceasta provoacă o creștere a temperaturii țesuturilor (diatermocoagularea) și, ca o consecință, distrugerea verucilor și moartea virusului.
În strânsă legătură cu aceste reguli specifice de etichetare pentru un aditiv alimentar - atributul pentru aditivi alimentari proprietățile de prevenire sau tratament al bolilor umane sau se referă la astfel de proprietăți. Adăugarea unui supliment la regimul alimentar nu trebuie să fie înșelătoare, explicând caracteristicile prevenirii, îngrijirii, tratamentului sau tratamentului bolilor umane sau chiar oferind astfel de proprietăți.
În primul rând, astfel de acțiuni pot efectua elemente ale unei serii de infracțiuni, cum ar fi concurența neloială, care sunt reglementate de Codul comercial, este interesant că poate da în judecată nu numai clientul, ci și o farmacie concurentă, iar în unele cazuri, asociații de protecție a consumatorilor și antreprenori. Dacă o astfel de infracțiune de concurență neloială este gravă, ea poate avea și o dimensiune criminală. Dacă prejudiciul provine dintr-o astfel de încălcare, acesta este, desigur, și răspunzător pentru prejudiciu.
Este dificil să eliminați infecția cu o infecție virală care să conducă la apariția unor veruci. Cu toate acestea, puteți lua măsuri pentru întărirea sistemului imunitar. Această măsură simplă ajută la scăderea riscului de infecție cu virusul papilloma, care cauzează apariția unor veruci.
vitiligo
Boala de piele, al cărei principal simptom este dezvoltarea de pete decolorate din cauza disfuncției melanocitelor, exprimată prin pierderea enzimei implicate în procesul de pigmentare, se numește vitiligo. Depigmentarea poate apărea în piele, păr și retină. În cele mai multe cazuri, vitiligo începe la o vârstă fragedă.
Vă pregătim pentru dvs. o listă de suplimente alimentare care vă pot ajuta. Cicatrice - cea mai diversă și bogată în specii ordine a arahnidelor. În timp ce toate celelalte ordine arahnide se hrănesc cu un prădător, găsim saprofite și paraziți în căpușe. Homogenii acarieni sunt considerați una dintre cele mai frecvente cauze de astm și alergii. Complicațiile medicale sunt cauzate de alergeni de căpușe, care se găsesc în principal în căpușe.
În timpul vieții lor, produc o serie de excremente corespunzătoare a 200 de mase. Prin urmare, habitatul lor preferat este dormitorul nostru, în special paturile. Ei trăiesc cu oglindă umană, deșeuri din piele, fibre textile, mucegai, bacterii și chipsuri alimentare.
Deoarece natura și mecanismul bolii nu sunt pe deplin înțelese, problema tratamentului eficient al vitiligo rămâne. Nu există tratament standard pentru vitiligo. Pacienții sunt prescrise medicamente care măresc sensibilitatea pielii la radiațiile ultraviolete. Efectul de a lua medicamente este mai vizibil atunci când terapia cu vitiligo implică iradierea pielii cu lumină ultravioletă cu lungimea de undă de 320-390 nm. Rezultate bune sunt obținute prin iradierea pielii unui pacient cu vitiligo cu un laser de heliu-neon. Eficacitatea tratamentului cu vitiligo crește odată cu includerea în tratamentul medicamentelor din cupru și acid ascorbic. Oferă un rezultat pozitiv la pacienții cu tratament cu vitiligo cu medicamente imunomodulatoare.
Se cultivă în principal în aprilie și din august până în septembrie, când simptomele bolilor alergice se înrăutățesc. Alergia la căpușe are loc pe tot parcursul anului, problemele apar pe timp de noapte, pot atinge vârf în vreme caldă și umedă. Strident afectat, are un sentiment de congestie nazală, răceală, arsură și umflare a ochilor, o tuse care poate ajunge în astm.
Scabie mâncărime infecțioase boala parazitară piele care provoacă mai puțină epidemie într-un mediu în care există mai multă mișcare a oamenilor și un nivel scăzut de igienă. Se întâmplă în pensiuni, hoteluri, pensiuni în spitale, lagăre, închisori etc. Creatura de scabie este o scabie de sex feminin, care este un acar de ordin Akarina. În aceste femei, ard și pune ouă. Această afectare a pielii parazite este dermatoza cauzată de artropode.
Când tratamentul cu vitiligo cu terapie cu vitamine este recomandat pentru anumite scheme. Înghețat în suc de pete albite, perfuzie sau un decoct de plante medicinale, poate da un efect. Cu toate acestea, metoda de tratare radicală, chirurgicală a vitiligo este tot mai mult în cererea în străinătate. Se efectuează transplantul de zone de piele donatoare special pregătite, care este o metodă rapidă și sigură, dar fără durere, de tratament pentru vitiligo.
Piciorul iese din corpul uman, care este foarte sensibil la uscăciune și la umezeală. Nu se poate mișca la temperatura camerei și moare timp de trei zile. Contactul cu o persoană infectată, nivel scăzut de igienă în familii, ședere în camere cu un număr mare de persoane. Scabia este cauzată de acarieni foarte mici sub piele. Femelele își așează ouăle sub piele și, în curând, au o mulțime de căpușe. De obicei, vedeți mici "fire" - linii roșii pe piele, tunele în care acționează acarienii. Oamenii au, de obicei, o reacție alergică la căpușe, ouăle și fecalele lor - ceea ce provoacă mâncărime severe.
Factorul psiho-emoțional este unul dintre cele mai importante în tratamentul vitiligo-ului. Stresul poate provoca dezvoltarea vitiligo-ului. Stresul psihologic constant al unui pacient cu vitiligo este cauzat de o atenție sporită la mediu. Astfel se dezvoltă lanțul de feedback pozitiv între factorul traumatic și consecințele acestuia ... Stabilitatea psihologică sporită a pacienților cu vitiligo se obține prin administrarea de medicamente tonice și de restabilire.
Dacă se întâmplă că pielea intră în pielea umană
Este important să ucizi toate căpuțele și ouăle lor. Tratamentul care ameliorează pruritul nu este suficient, deoarece căpușele pot continua să se înmulțească, boala se poate răspândi și în alte părți ale corpului, iar pacientul rămâne infecțios. Infecțiile secundare ale pielii se pot dezvolta dacă scabia nu este tratată. Ea provoacă o erupție cutanată și o mâncărime severă atunci când femelele pun tunele în piele și introduc ouăle acolo. Vârful de germeni germina în 3-10 zile și se mișcă cu pielea și în cele din urmă crește. Mișcarea sfincterului și acțiunea acestuia în piele produc mâncărime intense, care seamănă cu o reacție alergică. Și prezența ouălor provoacă o reacție alergică reală și masivă, care aduce și mai multă mâncărime. Scabele sunt transmise cu ușurință, de cele mai multe ori în casă, la contactul cu pielea unei persoane infectate. Contactul cu obiectele afectate de scabie poate provoca, de asemenea, infecții. Pentru persoanele care petrec timp în instalații sau grupuri mari, cum ar fi închisori, școli, dormitoare sau petreceri cu prietenii, există un risc crescut ca și tu să poți obține scabie de la o persoană infectată la întâmplare. Persoanele afectate cu sisteme imune slabe, precum și persoanele cu sensibilitate redusă la mâncărime - acest tip de psoriazis poate afecta capul, gâtul și unghiile.
Poate apare o reacție alergică.
Inflamația cavităților, re-inflamația urechii medii, bronșită, eczema atopică, în special la copiii mici.- Principalul organism cauzator al intestinului este scrotul pulmonar.
- Păsările adulte trăiesc în pielea gazdei timp de 3-4 săptămâni.
- Mâncărime de piele, pasaje ale pielii, zgârieturi ale pielii, eczeme, acnee.
Se observă interdependența stării ficatului și a incidenței vitiligo-ului. În unele cazuri de boli de vitiligo, tratamentul bolilor hepatice a determinat nu numai restabilirea funcțiilor sale, ci și un tratament complet pentru depigmentarea focală. De-worming pacienții cu vitiligo au dat în mod repetat rezultate similare.
Pacienții cu vitiligo ar trebui să evite expunerea directă la soare, iar când ieși din cameră, folosiți protecție solară.
Nutriția pentru vitiligo ar trebui să ajute la restabilirea metabolismului normal și, în special, la creșterea microorganismelor și a microorganismelor organismului, a vitaminelor. Produse cum ar fi ficat de cod, pește de mare și alte fructe de mare, ciuperci, fructe (ananas, smochine, banane, cireșe, zmeură), hrișcă, legume cu frunze (pătrunjel, țelină), leguminoase.
Cu toate acestea, trebuie remarcat faptul că o cincime dintre pacienții cu vitiligo nu răspund la tratament. Cu cât experiența bolii este mai mare, cu atât mai puțin este probabilitatea unei recuperări complete. Între timp, la fiecare douăzeci de pacienți, toate simptomele de vitiligo dispar complet independent și fără urmă.
dermatită
Ce este dermatita?
Dermatita - reacții cutanate inflamatorii ca răspuns la expunerea la stimuli de mediu. Există dermatita de contact și toksidermii. Dermatita de contact apare sub influența efectelor directe ale factorilor externi asupra pielii, cu toxotermie, aceasta din urmă penetrează inițial în mediul intern al corpului.
Dermatita: etiologie și patogeneză. Dermatita care provoacă iritante este de natură fizică, chimică sau biologică. Așa-numitele stimulente obligatorii provoacă dermatită simplă (artificială, artifactuală) în fiecare persoană. Acestea includ fricțiunea, presiunea, radiațiile și efectele de temperatură (vezi Burns and Frostbite), acizii și alcalinele, unele plante (urzică, yaseneturi, cocoșul, spurge etc.). Iritatoarele facultative provoacă inflamarea pielii numai la persoanele care au sensibilitate crescută la acestea: apare dermatită alergică (sensibilizare). Numărul de stimuli opționali (sensibilizatori) care cauzează dermatită este enorm și în continuă creștere. Cele mai practice dintre acestea sunt sărurile de crom, nichel, cobalt, formalină, terebentină, polimeri, medicamente, pulberi de spălat, cosmetice, parfumuri, insecticide, unele plante (primroză, aloe, .
Patogenia dermatitei simple este redusă la deteriorarea directă a țesutului pielii. Prin urmare, manifestările clinice ale dermatitei simple și evoluția acesteia sunt determinate de concentrația, durata expunerii și natura stimulului, iar leziunea cutanată (dermatita) apare imediat sau la scurt timp după primul contact cu stimulul, iar zona leziunii corespunde strict zonei acestui contact. Tratamentul dermatitei este simplu pentru a elimina iritant care a provocat-o.
Baza dermatitei atopice este sensibilizarea pielii monovalente. Sensibilizatorii care cauzează dermatită alergică sunt de obicei hapteni. Combinați cu proteinele pielii, ele formează conjugate cu proprietățile alergenilor compleți, sub influența cărora sunt stimulate limfocitele, ceea ce determină dezvoltarea dermatitei de sensibilizare ca o reacție alergică de tip întârziat. Caracteristicile individuale ale organismului joacă un rol enorm în mecanismul de sensibilizare: starea sistemului nervos (inclusiv vegetativ), predispoziția genetică; bolile transferate și concomitente (inclusiv miocoase ale picioarelor), starea mantalei de apă-lipidă a pielii, precum și funcția glandelor sebacee și sudoripare.
Sensibilizarea monovalentă determină caracteristicile clinicii și evoluția dermatitei atopice: specificitate clară (dermatita se dezvoltă sub influența unui stimul strict definit); prezența unei perioade latente (sensibilizare) între primul contact cu un iritant și apariția dermatitei (de la 5 zile la 4 săptămâni), o reacție inflamatorie neobișnuită intensă a pielii, concentrația inadecvată a stimulului și timpul de expunere; imensitatea leziunii, cu mult peste limitele zonei de impact a stimulului. Tratamentul dermatitei alergice începe cu identificarea unui alergen.
Dermatita: o imagine clinică. Dermatita simplă este acută sau cronică. Există trei stadii de dermatită acută: eritematoasă (hiperemie și edem de severitate variabilă), veziculoasă sau buloasă (pe fondul eritematos și edematos, bule și blistere se formează, se usucă în cruste sau se deschide cu formarea de eroziuni plânse), necrotice (dezintegrarea țesuturilor cu formarea ulcerațiilor și ulterior cicatrici). Dermatita acută este însoțită de mâncărime, arsură sau durere, în funcție de gradul de deteriorare. Dermatita cronică, cauzată de expunerea prelungită la iritații ușori, se caracterizează prin hiperemie congestivă, infiltrare, lichenificare, fisuri, creșterea keratinizării și, uneori, atrofia pielii.
Una dintre cele mai frecvente tipuri de dermatită acută este frecarea, care se produce de obicei pe palme, în special pe străzile care nu au abilitatea de a munci fizic, și picioarele atunci când merg în pantofi incomod. Din punct de vedere clinic, o astfel de dermatită se caracterizează prin hiperemie edematoasă bruscă, pe fundalul căruia, odată cu expunerea la factorul iritant, apar bule mari - "cornuri de apă"; Infecția cu phobic poate fi asociată. Calusul - o formă cronică de dermatită mecanică - se dezvoltă datorită presiunii prelungite și sistemice de frecare pe mâini atunci când se efectuează operații manuale (semne profesionale) și pe picioare - când se poartă pantofi strânși. În timpul pătrunderii în contact cu suprafețele de contact, în special la persoanele obeze, se poate produce frecare.
Dermatita dermatita, aparuta clinic in tipul bullazei eritematoase sau veziculare, se caracterizeaza prin prezenta unei perioade latente mici (pana la cateva ore), a daunelor extinse si a rezultatelor pigmentarii (tan); fenomenele comune sunt posibile. Astfel de schimbări pot oferi surse de radiații ultraviolete artificiale. Ca rezultat al insolației prelungite, la care persoanele care sunt forțate de condițiile profesiei lor să fie în aer liber de mult timp (geologi, păstori, pescari), sunt expuși la dermatită cronică. Radiația dermatita are același tip, indiferent de tipul de radiație ionizantă. Dermatita acută de radiații, care rezultă dintr-o singură expunere, mai puțin frecvent în timpul tratamentului cu radiații (radioepiderită), poate fi eritematos, bulloză veziculară sau necrotică, care depinde de doza de radiație. Perioada latentă are o valoare prognostică: cu cât este mai scurtă, cu atât este mai gravă dermatita. Ulcerul diferă de cursul torpilitar (multe luni, chiar ani) și durerea agresivă. Se observă fenomene generale cu modificări ale compoziției sângelui. Dermatita cronică de radiație se dezvoltă ca rezultat al expunerii prelungite la radiațiile ionizante, dar care depășesc dozele maxime admise: pielea uscată, atrofică este acoperită cu cântare, telangiectazii, pete depigmentate și hiperpigmentate, hiperkeratoză, ulcer trofice, predispuse la malignizare. Tratamentul dermatitei solare include atât antisepticele locale cât și terapia medicamentoasă.
Dermatita acută cauzată de acizi și alcalii, se efectuează în funcție de tipul de arsură chimică: eritemat, veziculobulos sau necrotic. Soluțiile lor slabe, cu expunere prelungită, cauzează dermatită cronică sub formă de infiltrație și lichenificare a severității variabile.
Dermatita: diagnostic. Diagnosticul dermatitei simple se bazează pe o legătură clară cu efectul stimulului, aspectul rapid după contactul cu acesta, limitele ascuțite ale leziunii, involuția rapidă după îndepărtarea stimulului.
Imaginea clinică a dermatitei atopice se caracterizează prin eritem luminos cu edem pronunțat. În acest context, pot apărea numeroase bule și bule, care dau eroziune plâns la deschidere. Când inflamația dispare, se formează cruste și cântare, după care rămân spumă cyanotic-roz pentru o perioadă de timp. Pentru a confirma diagnosticul - se utilizează teste alergice - dermatita.
Dermatita: prevenire. Respectarea securității la locul de muncă și la domiciliu; reabilitarea în timp util a infecțiilor focale și a micozelor piciorului; utilizarea antibioticelor și a altor medicamente sensibilizante este strict conform indicațiilor, luând în considerare tolerabilitatea lor în trecut.
Tratamentul dermatitelor.
Tratamentul dermatitei este necesar. Cel mai important lucru este stabilirea cauzei dermatitei. Tratamentul vizează eliminarea și eliminarea simptomelor neplăcute. Dermatita trebuie tratată în mod cuprinzător și include: terapie medicamentoasă, mijloace externe, tratament fizioterapeutic și dietă. De îndată ce observați primele semne de dermatită, tratamentul ar trebui să înceapă prin consultarea unui medic, fără auto-vindecare.
Prognosticul este de obicei favorabil, cu excepția dermatitei necrotice a etiologiei chimice și în special a radiațiilor.
candidoza
Candidoza (candidoză) - micoză cauzată de ciuperci asemănătoare drojdiilor din genul Candida; afectează pielea și membranele mucoase, manifestă o varietate de forme clinice.
Candidoza superficială a pielii și membranelor mucoase, candidoza pliurilor cutanate: afectează pliurile mari ale pielii, în special sub glandele mamare, inghinală-femurală, interglacială, anus, buric, creierul urechii, penisul glans, frunza interioară a prepuțului, stomac. Mai întâi apar mari zone de macerare albă, care se transformă destul de repede într-o eroziune roșie umedă, cu o margine albă în jurul marginii. În apropierea focurilor, sunt vizibile câteodată proiecții mici, iar în adâncurile faldurilor sunt crăpături dureroase. Distresia de mâncărime, arsuri.
Eroziunea interdigitală apare aproape exclusiv în mâinile femeilor, care este asociată cu condițiile de muncă. Se dezvoltă în principal în crestătura dintre degetele III și IV. Un grup de bule apare cu o suprafață macerată, care se separă rapid, după care se formează o suprafață eroizantă lucioasă, netedă, cu culoare de carne, cu o margine gri-albă de epidermă macerată atârnată pe periferia ei. Limitele leziunii sunt ascuțite. Procesul nu depășește niciodată foldul interdigital și nu ocupă mai mult de jumătate din suprafața laterală a primelor falange.
Candidomycotic gustări. Se întâmplă predominant la persoanele mai în vârstă cu o mușcătoare în declin. În colțurile gurii există o eroziune roșie umedă, având aspectul de fisuri cu macerarea epidermei în jurul acesteia.
Afumă (stomatita de drojdie) apare mai des la sugari la diferite locuri din mucoasa orală. Apar raiduri rasiale, care sunt ușor de înlăturat. După îndepărtarea lor, este expusă o membrană mucoasă uscată, puțin hiperemică. Cu glossita pliată, placa de miel este de obicei localizată în adâncimea pliurilor (glosidita candidomică).
Candidomatotic vulvovaginita imaginea clinică aproape nu diferă de afine, dar placa albă cenușie are, de obicei, un caracter frământat. Pacienții se plâng de mâncărime și de arsură.
Candida paronychia, onychia se găsesc aproape exclusiv la femei și încep cu o schimbare în arborele unghiilor. Apare supărare, hiperemie și infiltrarea arborelui unghiilor, din care puteți stoarce o picătură de puroi. Când inflamația dispare pe marginea cilindrului de unghii, se produce peeling, rămâne îngroșată, coaja de unghii dispărută nu se acumulează. Placa de unghii, la care procesul trece de la cilindrul de unghii, are culoare maro-maronie și striatură transversală în leziuni.
Candidoza cronică generalizată (granulomatoasă) la copii începe, de obicei, cu apariția aftuzei, apoi apar și alte forme de candidoză a pielii și a membranelor mucoase. Pe fondul lor și alături de ele, sunt labele și nodulele, acoperite de cruste, numărul cărora crește rapid, iar focurile devin din ce în ce mai adânci. Aceste elemente lasă modificări cicatrice-atrofice. Procesul care a început în copilăria timpurie, curge de-a lungul anilor, însoțit de diverse tulburări distrofice, inclusiv cariile adânci. Aceste modificări pot fi combinate cu candidoză viscerală (bronșită, pneumonie, pielonefrită, enterocolită, etc.). Microscopia după prelucrarea materialului (răzuirea din focalizare, resturile epidermei etc.) cu o soluție alcalină caustică 20% dezvăluie pseudomiciu și acumulări de celule de drojdie înfloritoare.
Prognosticul pentru candidoza superficială este bun, iar pentru granulomatos, prognosticul este grav.
urticarie
Urticaria este o boală alergică caracterizată prin formarea de blistere pe piele și pe membranele mucoase.
Etiologie, patogeneză. Factorii etiologici care cauzează dezvoltarea urticariei sunt împărțiți în procese exogene (fizico-termice, mecanice, chimice etc.) și endogene (procese patologice în organele interne, tulburări ale sistemului nervos). Patogeneza în toate cazurile are multe legături comune. Factorii etiologici determină acumularea în țesuturi a substanțelor active chimic, cum ar fi histamina, care cresc permeabilitatea pereților vasculari, extinde capilarele, ducând la edemul dermei papilare, provocând blistere.
 Rolul alergenilor poate fi jucat de produsele proteice digerate incomplet, care nu au pierdut încă specificitatea (prin penetrarea sângelui, induc producția de anticorpi la un produs alimentar specific), toxine (produse stricate, digerate incomplet), substanțe toxice formate în timpul colitei, insuficiență renală. Posibile alergii bacteriene. Un rol important în patogeneza urticariei îl au tulburările funcționale ale sistemului nervos, în special cele vegetative. În particular, este cunoscută urticaria colinergică, care se dezvoltă în timpul excitației nervoase și este cauzată de eliberarea acetilcolinei în țesuturi sub influența iritației sistemului nervos parasympatic,
Rolul alergenilor poate fi jucat de produsele proteice digerate incomplet, care nu au pierdut încă specificitatea (prin penetrarea sângelui, induc producția de anticorpi la un produs alimentar specific), toxine (produse stricate, digerate incomplet), substanțe toxice formate în timpul colitei, insuficiență renală. Posibile alergii bacteriene. Un rol important în patogeneza urticariei îl au tulburările funcționale ale sistemului nervos, în special cele vegetative. În particular, este cunoscută urticaria colinergică, care se dezvoltă în timpul excitației nervoase și este cauzată de eliberarea acetilcolinei în țesuturi sub influența iritației sistemului nervos parasympatic,
Imaginea clinică a urticariei se caracterizează prin formarea de elemente efemere exudative ne-cavitare pe piele (mai puțin adesea membranele mucoase) - blistere, edematoase, dense, de culoare roz luminos, care se ridică deasupra pielii, de diverse dimensiuni (diametrul de la 0,5 la 10-15 cm) rotunjit, cu aromă mare etc.), de multe ori cu o zonă de albire în centru. Blisterele dispar (uneori după câteva minute) fără urmă.
Urticaria acută se caracterizează printr-un debut brusc, apariția de mâncărime severă, arsură și erupție cutanată pe orice zonă a pielii, precum și pe membranele mucoase ale buzelor, limbii, palatului moale, laringelui. Blisterele pot fi de diferite mărimi și forme, eventual fuzionate, însoțite de o încălcare a stării generale (febră urzică, artralgie). Urticaria acută este mai frecvent cauzată de alergii la medicamente sau alimente, administrarea parenterală de medicamente, seruri, vaccinuri, transfuzii de sânge.
Angioedemul acut limitat (urticarie gigantică) este, de asemenea, caracterizat prin dezvoltarea bruscă a edemelor limitate ale pielii (mucoasei) și a țesutului gras subcutanat al feței (buze, obraji, pleoape etc.) sau organelor genitale. În acest caz, pielea devine densă elastică, albă, mai puțin roz. Sentimentele subiective sunt de obicei absente. După câteva ore sau 1-2 zile, umflarea dispare. Poate o combinație de angioedem cu urticaria obișnuită. Atunci când edemul se dezvoltă în laringe, sunt posibile stenoză și asfixie.
Cicatricile recurente cronice se dezvoltă de obicei pe fondul sensibilizării prelungite cauzate de focarele de infecție cronică (tonzilită, colecistită, adnexită etc.), afectarea activității tractului gastro-intestinal, ficat etc. Recurgerile bolii caracterizate prin blistere în diferite zone ale pielii sunt înlocuite cu remisie diverse durate. În timpul atacului posibil durere de cap, slăbiciune, febră, artralgie, edem al mucoasei tractului gastro-intestinal - greață, vărsături, diaree. Mâncărimea dureroasă poate fi însoțită de insomnie, tulburări neurotice. Tratamentul urticariei cronice are ca scop eliminarea bolii subiacente.
Soarele urticarie este un tip de fotodermatoză;
se dezvoltă la persoanele care suferă de afecțiuni hepatice și metabolismul porfirinului afectat, cu sensibilizare severă la razele ultraviolete. Femeile sunt bolnave mai des. Boala se caracterizează prin apariția leziunilor pe suprafețele deschise ale pielii (față, mâini etc.). Caracterizată de sezonalitate (primăvara-vara). Cu expunere prelungită la soare, erupțiile pot fi însoțite de o reacție generală a corpului sub formă de anomalii respiratorii și cardiace, șocul este posibil.
Diagnosticarea în cazuri tipice de dificultate nu este. Un diagnostic diferențial se efectuează cu dermoză Dühring, care, pe lângă elementele urtikarnyh, caracterizată prin vezicule, papule.
Tratamentul urticariei.
Când urticaria cronică este necesară pentru a identifica factorul etiologic. Tratamentul urticariei trebuie efectuat în mod cuprinzător. În cazul unui alergen, tratamentul urticariei include desensibilizarea specifică, reabilitarea focarelor de infecție cronică, tratamentul bolilor tractului gastro-intestinal, deparazitarea. Pentru tulburări ale sistemului nervos - terapie sedativă. Se recomandă o dietă lactată - rastitapnaya, cu excepția afrodisiacului. Sunt prezentate, de asemenea, galvanizarea generală cu clorură de calciu, băi subterane. În caz de urticarie solară, medicamente fotosensibilizante (delagil, plaquenil).
Tratamentul urticariilor cronice necesită terapie de întreținere, supraveghere medicală constantă.
Prevenirea. Tratamentul focarelor de infecție cronică, boli ale tractului gastro-intestinal, sistemului nervos, cu excepția expunerii repetate la alergeni.
microsporia
Microsporia - o boală fungică a pielii și părului. Copiii sunt bolnavi în principal. Distingem microsporiile antroponotice și zooantroponotice. Microsporiile antroponotice din țara noastră sunt foarte rare. Agenți patogeni - microsporumuri antropofile (Microsporon fen-ugineum) - afectează epiderma și părul excitat; sunt extrem de contagioase. Sursa este o persoană bolnavă. Modalități de transmitere - directe și indirecte (prin pălării, perii, piepteni, îmbrăcăminte, jucării și alte articole).
Microsporia zooantroponă, micoză frecventă. Agenți patogeni - microsporuri zoofile (în țara noastră M. canis) - afectează stratul cornos și părul; prin contagioasă antropofilă inferioară. Surse - pisici (în special pisoi), mai puțini câini. Modalități de transmitere - directe (principale) și indirecte (prin obiecte contaminate cu păr sau cu baloane care conțin M. canis). Infecția relativ rară apare de la o persoană bolnavă.
Imagine clinică. Manifestările microsporiei antroponotice și zooantroponotice sunt de același tip și sunt similare cu trichofitoza de suprafață, spre deosebire de care se caracterizează prin: limite mai clare, contururi rotunjite, dimensiuni mari ale leziunilor pe scalp; păr oblamyvanie (de obicei solid) la nivelul 6-8 mm;
prezența în jurul capcanelor albicioase de "cânepă"; absența punctelor negre; pe piele netedă - focuri multiple; implicarea aproape constantă a părului vellus, creșterea frecventă a ganglionilor limfatici occipitali și cervicale. Sunt posibile modificări ale tipului de tricofatie infiltrativ-supurativă.
Diagnosticul microsporiei trebuie întotdeauna confirmat prin teste de laborator (microscopie, însămânțare a părului afectat sau fulgi de piele). Diagnosticarea luminescentelor este importantă (inspecția în cadrul lămpii din lemn).
Prognosticul este favorabil.
Prevenirea. Izolarea copiilor bolnavi; examinarea tuturor pacienților aflați în contact cu pacientul (inclusiv animalele de companie) utilizând lampa din lemn; capturarea pisicilor și câinilor fără adăpost.
Molusca contagioasă
Moluscul contagios (molusca infecțioasă) este o infecție cronică și virală a pielii, în principal la copii. Agentul cauzal - virusul cu același nume, patogen numai pentru om. Infecția survine prin contact direct cu pacientul sau prin obiecte care au fost folosite. Perioada de incubație este de la câteva săptămâni până la câteva luni.
Simptome. Noduli densi, ceară, fără dureri, de culoare roz, de culoare maro, de la un capăt la un mazăre, de forma semisferică, cu o depresie ombilicală în centru, de obicei situată pe fața, gâtul și corpul copiilor, și pe genitale și zone adiacente la adulți. Când un nodul este strâns (cu unghii sau cu pensete), o masă albă se prăvălește din adâncitura centrală. Erupțiile sunt, de obicei, stabile, dar pot dispărea spontan.
psoriazis
Psoriazisul este o boală cronică a pielii care afectează pielea, coatele și articulațiile. Psoriazisul este o boală comună a pielii, cel mai adesea găsită la persoanele cu piele echitabilă, nu ultimul rol în care joacă factorul de ereditate.
Psoriazis: etiologie, patogeneză necunoscută. Cele mai frecvente sunt teoriile virale, ereditare, neurogenice, metabolice ale originii psoriazisului, dintre care nici una nu este acceptată în general. Se pare că boala psoriazisului are o natură multifactorială, probabil din acest motiv este dificil să se vindece complet psoriazisul (vezi cum să tratăm psoriazisul). În patogeneză, un anumit rol este atribuit bolilor imunologice, enzimatice și altor afecțiuni biochimice. Boala este observată la orice vârstă, non-contagioasă.
Psoriazis: imaginea clinică în cazurile tipice se caracterizează prin apariția unei erupții cutanate monomorfe, localizate în principal pe suprafețele nelegate ale extremităților (în special pe coate și genunchi), trunchi, scalp. Foarte delimitată papule cu un diametru de 2-3 mm până la 1-2 cm de culoare roz-roșu, contururi rotunjite, oarecum proeminente deasupra suprafeței pielii, acoperite cu cântare alb-argintiu. Când se scot papule, se identifică 3 fenomene de diagnosticare: 1) pete de stearină (cântare, ca stearina, cad ușor de pe suprafața papulelor); 2) o peliculă terminală (după îndepărtarea fulgilor, este expusă o suprafață lucioasă umedă roșiatică); 3) roua de sânge (sângerarea punctată apare pe o suprafață roșie umedă roșie). Papulele se caracterizează printr-o tendință pronunțată de creștere excentrică, ceea ce duce la formarea plăcilor, care se îmbină la rândul său în leziuni continue cu contururi neuniforme. Pe măsură ce procesul progresează în jurul papulelor, apare o margine roșie aprinsă, lipsite de balanță, crește numărul de leziuni noi; Fenomenul Kebner (reacția isomorfă) este pozitiv; subiectiv - mâncărime. Când procesul este regresat, este caracteristică o slăbire a intensității culorii, resorbția erupțiilor cutanate și aspectul bordurii Voronov. Resorbția plăcilor începe, de obicei, cu partea centrală, astfel încât elementele psoriazice dobândesc o formă în formă de inel sau în formă de ghirlandă. Depigmentarea temporară (pseudo-leucoderma) rămâne pe locul erupțiilor de dizolvare. În perioadele de remisiune incompletă în zonele individuale ale pielii (mai des în articulații ale cotului, genunchiului), pot fi izolate plachete "on-duty".
Psoriazisul: o varietate. În funcție de caracteristicile clinice, există mai multe varietăți de psoriazis.
Psoriazisul exudativ se dezvoltă adesea la pacienții cu diabet zaharat și se caracterizează prin edeme severe și luminozitate ale papulelor psoriazice, formarea de cruste gălbui gălbuie pe suprafața lor ca rezultat al înmuiere a acestora cu exudat. Pentru a trata psoriazisul exudativ este necesar în conformitate cu aceleași principii ca stadiul progresiv al bolii. (vezi tratamentul cu psoriazis).
Cele mai severe tipuri de psoriazis sunt eritrodermia psoriazică și psoriazisul artropatic a cărui tratament necesită metode speciale terapie.
În eritrodermia psoriazică, întregul (sau aproape toate) pielii este implicat în procesul patologic. Pielea devine îngustă, grosieră, infiltrată, roșie, cu pete abundente grosiere și plăci fine pe suprafață. Se constată creșterea numărului de ganglioni periferici febra de grad scăzut, starea generală a pacienților este perturbată, se observă modificări ale sângelui (leucocitoză, ESR crescută), urină (proteinurie). Terapia iritabilă, iritantă în stadiul progresiv al psoriazisului contribuie la dezvoltarea eritrodermiei (vezi cum să tratați psoriazisul).
Psoriazisul artropatic se caracterizează prin afectarea articulațiilor predominant mici ale mâinilor și picioarelor, mai puțin adesea la radiocarpal, gleznă, intervertebral etc., însoțite de dureri și umflături severe ale articulațiilor, restrângerea mobilității și deformărilor acestora. Detectarea radiografică a lizelor falangelor distal ale degetelor și a modificărilor articulare similare artritei reumatoide. Reacția dintre testul Vaaler - Rose și testul de latex este de obicei negativă. Leucocitoza din sânge, ESR crescută, hipergamaglobulinemia. Deteriorarea articulațiilor poate fi combinată cu leziuni cutanate sau poate fi izolată de mai mulți ani. De asemenea, este necesară tratarea psoriazisului articular cu un reumatolog. Este imposibil să se vindece psoriazisul, dar metodele moderne permit obținerea unui efect terapeutic pozitiv. (vezi tratamentul cu psoriazis)
Cu toate aceste forme de psoriazis, unghiile pot fi distruse sub formă de plăci de unghii isycane (tm) ("fenomenul prăjiturilor"), învelișul sau îngroșarea acestora, până la onicogrifoza. Cursul bolii este psoriazisul cronic cronic. De obicei, se manifestă sezonalitatea procesului - deteriorarea timpului de iarnă cu o îmbunătățire semnificativă în timpul verii (tipul de iarnă), mai puțin adesea - dimpotrivă (de vară).
Psoriazis: diagnostic. Cu o imagine clinică tipică a psoriazisului, diagnosticul său nu este dificil. Caracterizată de o triadă psoriazică (un simptom de pete stearic, film terminal, sângerare punctuală). Diagnosticul diferențial se efectuează cu sifilis papular, distins prin nuanțe de cupru-roșu, densitate și adâncime mare, absența unei tendințe pronunțate de creștere periferică și triada psoriazică, precum și prezența altor semne clinice de sifilis și reacții serologice pozitive. Dificultăți cunoscute sunt diagnosticul diferențial al psoriazisului artropatic cu artrită reumatoidă, în special în absența erupțiilor cutanate. Indicarea prezenței psoriazisului în rude, absența factorului reumatoid în sânge și deteriorarea articulațiilor mari pot contribui la diagnosticarea corectă.
Tratamentul psoriazisului
Modul de tratare a psoriazisului trebuie stabilit de un specialist, tratamentul psoriazisului trebuie să fie strict individual. Psoriazisul poate fi tratat cu preparate topice, fototerapie, terapie medicală și injecții. Nu există nici un medicament pentru a vindeca psoriazisul odată pentru totdeauna, dar medicina modernă are un arsenal suficient. mijloace eficiente și metode pentru conținutul și controlul manifestărilor bolii.
stadiul acut (medicamente hiposensibilizante) (gluconat de calciu, clorură de calciu, injecții cu sulfat de magneziu), tratamente de stomac psoriazis, prescripții sedative, acid ascorbic, infuzie de hemodel, diuretice (în special cu psoriazis exudativ); antihistaminice. Tratamentul psoriazisului include o dietă obligatorie cu o restricție severă a grăsimilor și a carbohidraților, cu excepția alcoolului, a preparatelor picante. În stadiul de extincție a procesului, sunt prescrise injecțiile de vitamine B1 B6, B12. Pirogenic conform schemei, autohemoterapie, unguent cu sulf, naftalan, ihtiol. În orice stadiu al tratamentului psoriazisului se poate folosi unguent - psoratan, psoriat, flucinar, fluococort, diprosalic, belosalic, lorinden-A etc. Cu terapia indicată și formele severe sunt ineficiente tratamentul spitalizat al psoriazisului folosind metodele de fotochimoterapie, terapie hormonală, terapie cu medicamente antiinflamatorii nespecifice (metindolom, indometacin, etc.), precum și autohemoterapia, schema pirogenică.
Pentru a preveni recurența psoriazisului, tratamentul staționar, coniferele, hidrogenul sulfurat, radonul, băile de mare, iradierea ultravioletă, cursurile de terapie cu vitamine sunt prezentate.
rozacee
Rosaceea este o boală care apare în vârstă mijlocie și în vîrstă (mai des la femei) și se caracterizează prin apariția pe față a leziunilor papulopustulare mici pe fundalul eritemului difuz cu telangiectasie.
Etiologia este necunoscută. Patogenia este asociată cu seborea, nevroza vegetativ-vasculară. Tulburări ale secreției gastrice (adesea ahilia), la femei, de asemenea - disfuncție ovariană. Procesul este provocat de factori externi iritanți (soare, vânt, îngheț, lucrul în atelierele fierbinți).
Imagine clinică. Numai pielea feței este afectată (de cele mai multe ori obrajii și nasul). Se întâmplă, de multe ori pe fundalul seboreic, roșeață difuză persistentă (eritem) cu telangiectasie. Saturația eretemă variază. Ulterior, la fundul ei apar mici papule roșii aprinse, în centrul cărora se formează pustule de suprafață. Atunci când regresează cicatricile cu rash nu rămâne. Subiectiv, senzația de căldură, mâncărime ușoară. Un curs cu exacerbări frecvente, pe termen nelimitat, poate dezvolta o hipertrofie inegală a pielii nasului (rinofima). Poate aderarea la keratită.
Acesta diferă de rosaceea acneică obișnuită de vârsta pacienților (peste 25 de ani), localizarea numai pe față, prezența eritemului și a telangiectaziei, absența comedoanelor și a cicatricilor. În cazul lupusului eritematos, eritemul are limite clare, pustulele absente, apar scaruri dense și apare atrofia cicatriciană în rezultatul.
seboree
Seborrhea este o disfuncție a glandelor sebacee, caracterizată în principal prin creșterea secreției de sebum defect. Principala importanță este conținutul redus de acizi grași inferiori datorită creșterii colesterolului și a acizilor grași mai mari, ceea ce reduce proprietățile bacteriostatice ale pielii și contribuie la dezvoltarea infecțiilor secundare.
Etiologia este necunoscută. Patogeneza: tulburări neuro-endocrine funcționale, în special distonie vegetativă. Modificările endocrine sunt exprimate în încălcarea relației dintre androgeni și estrogeni (niveluri crescute de androgeni cu o scădere a estrogenului). Este posibil ca tulburările neuro-endocrine în seboree să fie cauzate de patologia hipotalamică sau corticală primară, deoarece efectele seboreale sunt de obicei pronunțate în encefalită, boala Parkinson și tulburări diencefalice. Seborrhea este exacerbată de alimente picante, sărate și dulci.
Imagine clinică. Seborrhea se poate dezvolta pe orice parte a pielii unde sunt prezente glandele sebacee, dar se întâmplă de obicei acolo unde glandele sebacee sunt deosebit de abundente și au cea mai mare magnitudine: pe scalp, pe față, pe piept și pe spate. Seborrhea este deosebit de frecventă la pubertate. Manifestările seboreale se caracterizează destul de clar prin termenul "piele grasă": zonele afectate par umede, grase, au un luciu caracteristic. Porii glandelor sebacee sunt lărgite, adesea înfundate cu blocaje de trafic întunecate (comedone, "anghile negre"). Pielea se ingroasa adesea, dobandind o nuanta murdara gri. Toate acestea fac pielea să seamănă cu o crustă de portocale sau de lamaie. Păr gras, marcat de alopecie seboreică.
Adesea există chisturi grase sub formă de noduli mici, galben-gălbui (milii, "eeluri albe"). În funcție de predominanța anumitor simptome, există o distincție între lichidul (uleios) și seborea groasă (uscată). Seborrhea este adesea complicată de mătreață și acnee vulgaris. Matreata - peelingul difuz al scalpului, de obicei insotit de fenomene inflamatorii. Apariția mătcii se datorează activării florei bacteriene saprofite, care invadează epiderma și perturbă keratinizarea acesteia.
Acnee obișnuită
Acnee obișnuită (tineresc) - o boală a pielii care apare în principal în perioada pubertății și se caracterizează prin leziuni purulent-inflamatorii ale glandelor sebacee pe fundalul seboreei.
Etiologia este necunoscută. Patogeneza este cauzată de seboreea, complicația căreia sunt. Rolul principal este jucat de scăderea caracteristică a seboreei în activitatea bactericidă a sebumului, ceea ce duce la activarea florei cocalice saprofite.
Imaginea clinică este caracterizată de polimorfismul evolutiv al elementelor libere, localizate pe locurile seboreice (față, piept, spate). La baza comedoanelor (dopuri sebacee) apar noduli inflamatori (acnee papulară), care se transformă apoi în abcese de diferite dimensiuni și adâncimi (acnee pustulară și flegmonoasă). În unele cazuri, supurația începe cu straturile adânci ale pielii și conduce la formarea de noduri moale emisferice - fluctuante și abcesive de culoare albastru-roșu (acnee conglomerată). Conținutul pustulelor se usucă într-o crustă, după care rămân pete cyanotic-roz sau cicatrici. Adância acnee este dureroasă. Diversitatea imaginii clinice se datorează procesului continuu, de obicei de mai mulți ani.
Prognosticul este favorabil. De obicei, la vârsta de 20-25 ani, se produce vindecarea spontană. După forme profunde rămân cicatrici.
eczemă
Eczema este o inflamație a straturilor superficiale ale pielii de natură neuro-alergică care apare ca răspuns la expunerea la stimuli externi sau interni, caracterizat prin polimorfismul erupțiilor cutanate, mâncărimei și cursului prelungit de recidivă.
Etiologia eczemelor nu este cunoscută.
Eczema: patogeneza: sensibilizarea pielii polivalente (mai puțin monovalente), ca urmare a reacției inadecvate la diferite efecte exogene și endogene. Sensibilizarea este facilitată de experiențe stresante, endocrinopatie, boli ale tractului gastro-intestinal, ficat, precum și miocoase piciorului, procese cronice de pecocal și boli alergice. La copii, eczema este asociată patogenetic cu diateza exudativă.
Eczemă: o imagine clinică. Eczema este observată la orice vârstă, pe orice parte a pielii (de obicei pe față și pe extremele superioare). Distingeți între eczemă adevărată, microbiană, seboreică și profesională.
Adevărata eczemă este acută, subacută și cronică. Adevărata eczemă se referă la dermatoză. Eczema acută se caracterizează printr-un eritem edemat, luminos, cu bule mici, care, la deschidere, produc eroziune punctată cu plâns abundent, formare de cruste și cântare. Subiectiv - arsuri și mâncărime. Durata eczemelor acute este de 1,5-2 luni. În cazul subacutei, inflamația este mai puțin pronunțată: culoarea leziunilor devine alb-roz, umflarea și plânsul sunt moderate, arsurile și mâncărimile se diminuează; se alătură infiltrației. Durata procesului este de până la șase luni. Având un curs cronic în imaginea clinică, prevalează infiltrarea pielii; blisterele și eroziunea plânsului se găsesc cu dificultate, subiectiv - mâncărime. Pentru o perioadă nedefinită, recurentă. Este necesară consultarea medicului (vezi tratamentul cu eczeme).
Un fel de eczemă adevărată este eczemul dishidrotic, care este localizat pe palme și tălpi și se manifestă abundent, uneori fuzionându-se în focuri solide de bule și blistere cu mai multe camere cu o anvelopă densă, la deschiderea căreia zonele umede expuse marginea cu o margine a stratului excitat. Eczemul dishidrotic afectează atât bărbații cât și femeile, atât la vârsta tânără, cât și la vârsta matură. Eczemul dishidrotic are adesea o formă cronică, cu perioade de exacerbări și este dificil de tratat (vezi tratamentul cu eczeme). Ca rezultat al zgârieturilor intense în eczemele dishidrotice, se poate dezvolta o infecție secundară.
Eczema microbiană, în care patogeneza joacă un rol semnificativ în sensibilizarea microorganismelor (de obicei piococci), se distinge printr-un aranjament asimetric, adesea pe extremități, contururi rotunjite, limite clare ale stratului excitant excesiv, prezența pustulelor și o fistula ocazională. eczeme). Eczemul microbian este însoțit de mâncărime. Tratamentul cu eczemă microbiană trebuie să vizeze eliminarea focarelor de infecție (vezi cum să tratați eczemele).
Dacă focarele de infecție cronică nu sunt complet eliminate, eczema microbiană poate fi depășită doar pentru o perioadă scurtă de timp.
Eczema seboreică este asociată patogenetic cu seboreea. Se produce în copilărie și după pubertate. O astfel de eczemă este localizată pe scalp, în spatele auriculelor, acolo, în zona sternului și între lamele umărului. Caracteristicile sale caracteristice sunt culoarea gălbuie, stratificarea cântarelor uleioase, lipsa pronunțării pronunțate, infiltrarea neclară, tendința focilor de a regresa în centru cu o creștere simultană de-a lungul periferiei. Tratamentul eczemelor seboreice trebuie să fie complex, deoarece terapia externă, fără a elimina cauza bolii, va aduce doar rezultate pe termen scurt. (vezi cum să tratați eczemele).
Eczema uscată este o boală frecvent întâlnită la vârstnici în timpul iernii. Eczemele uscate manifestă, de obicei, fisuri în picioare și sunt însoțite de descuamare. Eczemele uscate se aseamănă adesea cu dermatita; diagnosticul este necesar pentru prescrierea tratamentului.
Eczemele profesionale, asemănătoare morfologic cu adevărat, afectează pielea deschisă (mâinile, antebrațele, gâtul și fața), care, în primul rând, sunt expuse efectelor dăunătoare ale iritantelor chimice și nu au un curs atât de persistent, deoarece sensibilizarea cu ea nu este polivalentă și un caracter monovalent. Testele cutanate alergice sunt utilizate în scopuri de diagnosticare. La primele semne ale bolii, este necesar să se consulte un medic - dermatolog pentru ca eczema să nu devină cronică. Principalul lucru este eliminarea factorului iritant (vezi cum să tratați eczemele).
Tratamentul eczemelor trebuie să fie cuprinzător și individual. Tratamentul eczemelor va fi invidia formei și cauzei bolii. Înainte de tratament, este necesar să se efectueze un diagnostic diferențial. Eczema dermatita este similară în manifestările sale, deseori aceste concepte sunt folosite ca sinonime. Mai mult decât atât, dermatita alergică a eczemei are o natură comună a apariției și tratamentul lor vizează eliminarea alergenului. Tratamentul eczemelor de natură alergică include medicamente care ajută la ameliorarea inflamației, precum și o dietă hipoalergenică și o întărire generală a corpului (fizioterapie, terapie cu vitamine). La fel ca dermatita eczemă sunt tratate cu ajutorul produselor locale: loțiuni, creme etc. În orice caz, este necesar să se consulte un specialist - un dermatolog care, pe baza unui diagnostic corect, va determina cum să trateze eczema.
Eczema: prevenirea, prognosticul. Corectarea anomaliilor neurogenice și a bolilor asociate, în special a miocoaselor picioarelor și a leziunilor Pococcal; tratamentul în timp util al diatezei exudative și al stărilor seboreice; excluderea contactului cu iritanții chimici la locul de muncă (ocuparea forței de muncă) și în viața de zi cu zi. Prognosticul eczemelor adevărate cu privire la vindecare este incert, alte forme sunt mai favorabile. Cu toate acestea, medicina modernă nu staționează încă în dezvoltarea mai multor eficiente tratamentul eczemei care vizează îmbunătățirea rezultatelor, creșterea perioadei de remitere a bolii. Recomandările generale sunt: restricționarea procedurilor de apă, stați pe loc aer curatîntărirea generală a corpului.
Bolile de piele reprezintă o cauză comună de îngrijorare pentru mulți oameni. Unele dintre acestea prezintă un pericol mic pentru sănătate, în timp ce altele necesită îngrijiri calificate și, eventual, intervenții chirurgicale pentru a salva viața pacientului. Pentru a contacta în timp util un dermatolog, este important să cunoaștem simptomele bolilor umane ale pielii, fotografia și descrierea pe care le oferim cititorilor noștri.
Nu toata lumea stie ca pielea este cel mai mare organ al corpului, avand o structura complexa si performandu-si multe functii. Suprafața sa totală poate fi mai mare de 2 m 2, iar greutatea - de la 2,5 la 5 kilograme, în funcție de configurație și creștere.
Pielea are rolul de funcție protectoare pentru a proteja țesuturile interne de efectele unui mediu extern nefavorabil și, prin urmare, este foarte vulnerabil. În plus, pielea servește ca un fel de regulator al echilibrului de apă și condiții de temperatură în corp și prin pori secretă transpirație, care conține soluții de sare și produse metabolice. Curățarea regulată a pielii feței și a corpului este o garanție pentru prevenirea multor boli ale pielii.
Clasificarea bolilor
Bolile de piele au diferite tipuri, care sunt diferențiate între ele în primul rând datorită apariției acestora.
infecțios
Boala infecțioasă a pielii se dezvoltă atunci când microorganismele patogene penetrează țesutul pielii. Activitatea lor vitală provoacă inflamații severe, care sunt însoțite de durere și înroșire; în unele cazuri, febră (în funcție de severitatea bolii).
În același timp se formează bule pe piele, noduli, pustule și alte eroziuni. După recuperare, ele trec, iar în locul lor poate rămâne o cicatrice sau o tulburare de pigmentare. Adesea, o infecție însoțește alte boli de piele, deoarece agentul patogen penetrează țesuturile în care acestea sunt deteriorate, de exemplu, prin zgâriere sau zgâriere. O astfel de boală este periculoasă prin faptul că microorganismele pot intra în sistemul circulator uman și pot provoca dezvoltarea sepsisului, ceea ce pune în pericol viața.
Tipuri comune de infecții: foliculită, infracțiune, erizipel, impetigo, ringworm.
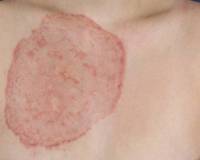
fungice
În cazul bolilor cutanate fungice, penetrarea diverselor ciuperci (Microsporum, Candida și altele) este cauza afectării țesutului. Astfel de boli sunt caracterizate, de regulă, printr-un curs lung și o tendință de cronică.
Simptomele pot să crească și să se estompeze, dar boala afectează în cele din urmă tot mai multe zone noi ale pielii. Manifestările clinice ale unor astfel de boli sunt diverse și depind de tipul de ciupercă. De regulă, pe piele apar pete rotunjite cu peeling superficial; vizibilă roșeață. Foarte des este însoțită de mâncărime. Odată cu evoluția focarelor de boală crește.
Această categorie include versicolor versicolor, candidoză, ringworm. Ciupercile pot provoca dezvoltarea dermatitei seboreice sau pot provoca penetrarea țesutului infecției. Pentru tratament, utilizați medicamente speciale destinate distrugerii agentului patogen, precum și fonduri pentru regenerarea pielii.
Bolile pustule și purulente
Bolile pustule și purulente - un fel de infecții. În aceste cazuri, agenții patogeni sunt stafilococi și streptococi, care au lovit țesutul cutanat prin deteriorarea straturilor superioare. Procesul inflamator este însoțit de formarea de puroi, durere acută când apăsați zona afectată și roșeața ei.
Deseori, temperatura locală crește, iar cu un curs lung și sever este comună. Bolile pielii pustuloase apar cu formarea de pustule mici; întrucât cele purulente se caracterizează prin apariția boils, abcese și flegmon. În exterior, ele arată ca tuberculi umflați de diferite dimensiuni cu conținut purulente.
În unele cazuri, boala trece în mod spontan, în cazul în care puroiul izbucnește independent. Dar este mai bine să nu întârzieți tratamentul, pentru a evita posibilele consecințe grave (sepsis, meningită). Terapia este tratată, de obicei, cu medicamente antibacteriene administrate pe cale orală, intravenos și intramuscular, și, de asemenea, sub formă de comprese.
Pentru bolile pielii purulente, este necesar să solicitați ajutor unui chirurg care va deschide un abces, curăța puroiul din cavitate și aplica un bandaj cu medicamentele necesare. Este strict interzis să efectuați astfel de manipulări pe cont propriu la domiciliu, deoarece persoanele fără studii speciale nu pot îndeplini cu greu toate cerințele pentru sterilitate și pot efectua procedura în mod corespunzător.
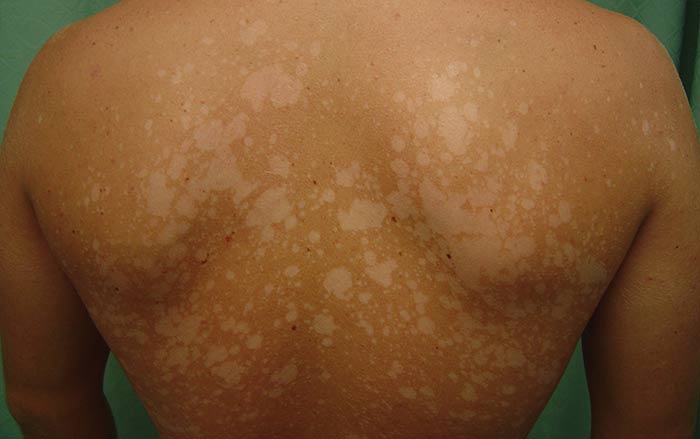
alergic
Afecțiunile alergice ale pielii umane sunt un număr mare de patologii. Cele mai frecvente din această categorie sunt eczema și dermatita. Simptomele lor pot fi variate, dar cel mai adesea acestea sunt pete roșii care provoacă multe inconveniente și strică apariția unei persoane.
Localizarea favorită a leziunilor se află în interiorul crăpăturii și sub genunchi. În formarea bolilor alergice ale pielii, un rol major îl joacă eșecul sistemului imunitar uman, ceea ce duce la faptul că organismul începe să perceapă anumite substanțe ca alergeni ostili.
Patologiile cutanate pentru copii apar adesea în primii ani de viață. Uneori există un tratament spontan cu vârsta, dar mai frecvent eczemă și dermatită au un curs cronic cu exacerbări și remisiuni periodice. Pentru a evita leziunile extinse ale pielii și pentru a îmbunătăți starea de bine, este necesar să identificați cauza, provocând erupții cutanate și mâncărime. Acest lucru se poate face numai după trecerea testelor necesare.
O altă variantă a evoluției bolilor acestui grup la om este o singură reacție a sistemului imunitar. Acestea se caracterizează prin debut acut, care este înlocuit de o scădere treptată a gravității simptomelor, urmată de recuperare. De exemplu, astfel de boli sunt frecvente pentru multe urticarie.
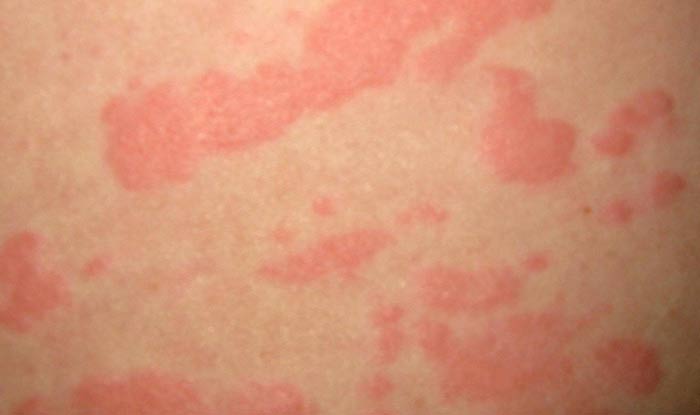
Terapia principală este prescrisă de un alergist. Pentru a îmbunătăți starea, este necesar să se prevină contactul cu substanțele alergene. Pentru tratamentul erupțiilor cutanate, se folosesc diferite medicamente: de exemplu unguent ne-hormonal sau hormonal.
virale
Mecanismul de apariție a bolilor virale ale pielii este similar cu mecanismul de dezvoltare a infecțiilor infecțioase. Doar în acest caz, agenții cauzali sunt diferiți viruși. Simptomatologia depinde în mare măsură de tipul de microorganism.
Cele mai frecvente dintre acestea sunt papilomavirusul, care duce la formarea de negi și condiloame.
Astăzi știința cunoaște mai mult de o sută de tipuri, unele dintre acestea fiind practic inofensive pentru oameni, în timp ce altele pot provoca dezvoltarea cancerului. Adesea, pielea afectează, de asemenea, diferite tipuri de herpes și contagiosum molluscum.
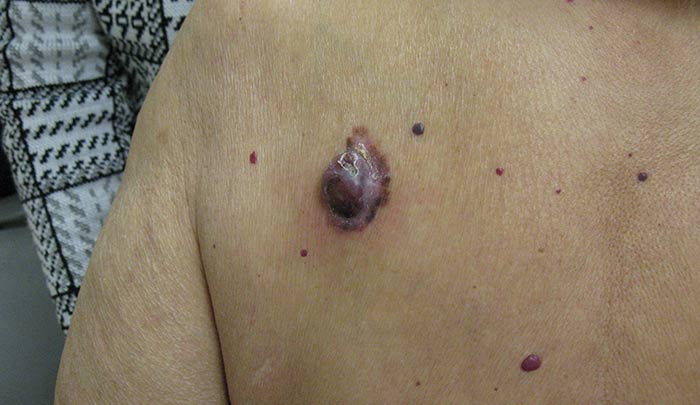
Pentru oncologie boli de piele includ carcinomul bazocelular, melanomul, carcinomul cu celule scuamoase. Acestea sunt cauzate de transformarea celulelor benigne în celule maligne, care uneori apare sub influența factorilor adversi.
La risc sunt oameni cu o predispozitie genetica, conducand un stil de viata nesanatos, care lucreaza in industriile periculoase si expusi la diferite valuri de radiatii. În unele cazuri, cancerul de piele se dezvoltă atunci când molii sunt traumatizați sau sub influența razelor ultraviolete.
Semnele periculoase pot fi:
- renașterea nevus;
- apariția petelor neuniform colorate cu marginile zimțate;
- creșterea sa rapidă;
- sângerare;
- durere și alte simptome.
Mai multe informații vor da o imagine a unei boli periculoase.
Papulosquamous
Dintre bolile de piele papulosquamous, cele mai cunoscute sunt psoriazisul și planusul lichen. Psoriazisul apare la vârste diferite și, până în prezent, oamenii de știință nu au reușit să identifice cauza exactă a debutului bolii, deși majoritatea medicilor au tendința de a sistemul imunitar persoană. Deseori debutul psoriazisului apare după o situație stresantă sau o altă boală gravă.
Se manifestă prin formarea de plăci din papule uscate și roșii, care se ridică ușor deasupra pielii. Cursul unei astfel de boli este inundabil, adică perioadele de relief sunt înlocuite de exacerbări. Un tip special de psoriazis este artrita psoriazică, care inflama articulațiile unei persoane.
Red lichen planus este de asemenea comună, care adesea însoțește bolile cronice ale organelor interne. Este ușor de recunoscut prin plăci cu o suprafață netedă, striată cu linii transversale.
După ce au aflat numele bolilor de piele, a lor semnele externe și simptome, nu trebuie să încercați să faceți singur un diagnostic. Acest lucru poate fi efectuat numai de un dermatolog în timpul examinării, după ce a vorbit cu pacientul și a efectuat studiile de diagnostic necesare.




